Terapia medicamentoasă pentru cancer este o opțiune de tratament nechirurgical. Folosește medicamente care au un efect devastator asupra celulelor tumorale care se divid rapid. Gama de medicamente anti tumorale moderne este largă. Acestea sunt:
- Agenți alchilanți care se leagă covalent cu ADN
- Anti metaboliți
- Antibiotice anti tumorale și medicamente înrudite
- Preparate de origine vegetală și naturală
- Preparate enzimatice
- Hormoni și antihormoni
- Medicamente țintă
- Modificatori ai reacțiilor biologice
- Bifosfonați
Aceste medicamente diferă în mecanismul de acțiune asupra celulei dar au scopul comun de a opri creșterea și distrugerea celulelor/tumoare. În mod ideal, nu ar trebui să existe efecte negative sau minime asupra celulelor sănătoase, dar nu este cazul. Studiul toxicității cutanate este apanajul chimioterapeuților, care prescriu tratament având în vedere starea generală a pacientului, probabilitatea reacțiilor adverse și severitatea acestora.
La majoritatea pacienților, chimioterapia pentru orice cancer provoacă modificări patologice la nivelul pielii. O îngrijire specială a pielii va ajuta la reducerea disconfortului tratamentului principal și la refacerea rapidă a pielii după acesta.
1. Efecte nedorite ale chimioterapiei asupra pielii
Fiziopatologie: Una dintre proprietățile celulelor maligne este capacitatea lor de a se diviza rapid, ceea ce le diferențiază de celulele normale și le face vulnerabile la medicamentele pentru chimioterapie. În consecință, medicamentele anti tumorale vizează în mod specific acele celule care se divid rapid. Și acestea nu sunt doar celule tumorale, ci și celule ale membranei mucoase a tractului digestiv, sânge, foliculi de păr și piele. Prin urmare, principalele efecte secundare ale chimioterapiei anti tumorale sunt legate de tulburările acestor sisteme.
1.1. În timpul chimioterapiei
Xeroza difuză se dezvoltă adesea în timpul chimioterapiei. Acest lucru nu este surprinzător, deoarece, sub influența medicamentelor, keratogeneza și producția de sebum sunt perturbate, ceea ce duce la o încălcare a funcțiilor de barieră ale epidermei și a compoziției microbiomului pielii. Amintiți-vă că keratinocitele bazale, sebocitele și celulele glandelor sudoripare sunt celule care se divid în mod constant. Prin urmare, ei sunt primii care suferă.
Tulburările microcirculatorii în combinație cu pierderea excesivă de apă transepidermică (TEWL) duc la afectarea activității fibroblastelor, care afectează structura matricei dermice: nivelul acidului hialuronic scade și are loc o degenerare treptată a structurilor fibroase. Ca urmare, pielea își pierde treptat turgul și devine mai moale. Se vindecă mai rău, iar în unele cazuri, procesul inflamator prelungit se termină cu modificări sclerotice ale pielii.
Datorită efectelor toxice ale medicamentelor pentru chimioterapie, se dezvoltă onicodistrofie și alopecie. Alopecia este reversibilă, dar este o traumă psihică severă, în special pentru femeile tinere. Această complicație este frecventă în cazul tratamentului cu doxorubicină, epirubicină, etoposidă, taxani etc.
Recuperarea completă a părului are loc la 3-6 luni după terminarea chimioterapiei.
Clinic, medicii observă dezvoltarea dermatitei la pacienți pe fondul chimioterapiei și alopecie la unii pacienți cu pete, descuamare și cruste.
1.2. După chimioterapie
Hiperpigmentarea, atrofia epidermei și stratului cornos, scăderea turgescenței, flacidența pielii și, la unii pacienți, dimpotrivă, îngroșarea acesteia până la atrofia cicatricei apare adesea după chimioterapie. Astfel de modificări sunt de obicei considerate o manifestare a toxicității cutanate a medicamentelor chimioterapeutice.
1.3. Manifestări de toxicitate cutanată a diferiților agenți chimioterapeutici
Toxicitatea cutanată a medicamentelor chimioterapeutice este diversă, iar patogeneza reacțiilor cutanate este multifațetă [1-4].
Mucozita, mâncărime cutanată, alopecie, onicodistrofie, intertrigo, erupții cutanate maculopapulare, vasculită, hiperpigmentare, urticarie, sindrom mână-picior și sindrom Stevens-Johnson se pot dezvolta sub influența medicamentelor citotoxice (agenți alchilanți care se leagă covalent cu ADN și anti metaboliți, antibiotice și medicamente anti cancer naturale, de origine naturală și anti cancer).
Erupții cutanate polimorfe, prurit și vitiligo se dezvoltă din cauza evenimentelor adverse mediate de imun. Astfel, sub influența terapiei țintite cu inhibitori genici (BRAF V600E, MEK, CTLA-4, PD-1/PD-L1), la nivelul pielii se formează inflamația autoimună din cauza pierderii toleranței la autoanticorpi, infiltrarea pielii cu limfocite CD4+ și CD8+ și producerea de citokine inflamatorii. Terapia anti-EGFR MCA, într-o măsură mai mare, implică keratinocite, celule ale glandelor sebacee și sudoripare, foliculi de păr, țesut conjunctiv, precum și celule dendritice prezentatoare de antigen. Există o infiltrație leucocitară pronunțată în piele (vezi Tabelul 1).

Din punct de vedere clinic, există erupții cutanate acneiforme, paronichie, tricomegalie și hipertricoză, piele uscată marcată și crăpături, fotosensibilizare și hiperpigmentare, adesea eczeme. Toate acestea sunt însoțite de mâncărimi ale pielii și leziuni mucoase (uscăciunea gurii și mucozită). Modificatorii reacțiilor biologice – interferoni și interleukine – provoacă alopecie, depigmentare, erupții cutanate veziculo-papulare, edem indurativ, vasculită, ulcere și mâncărime.
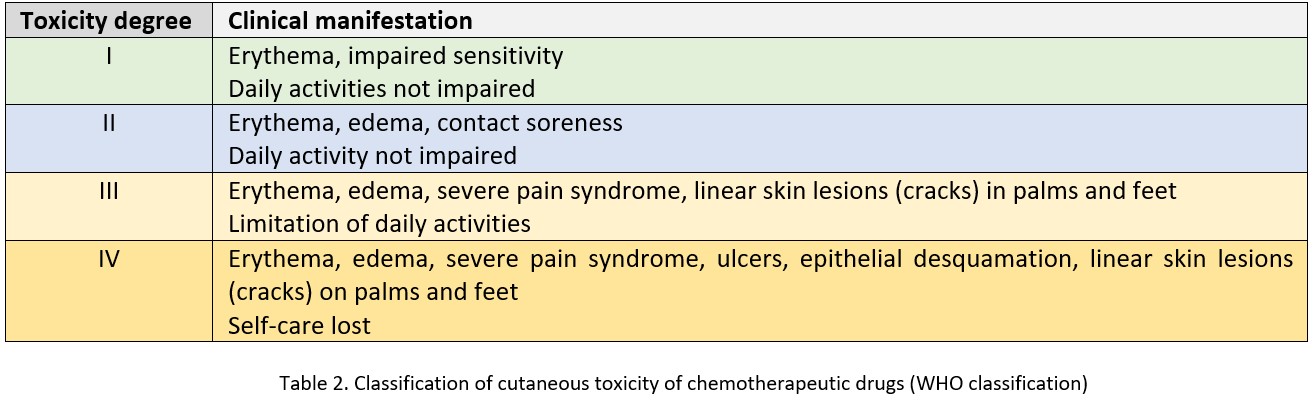
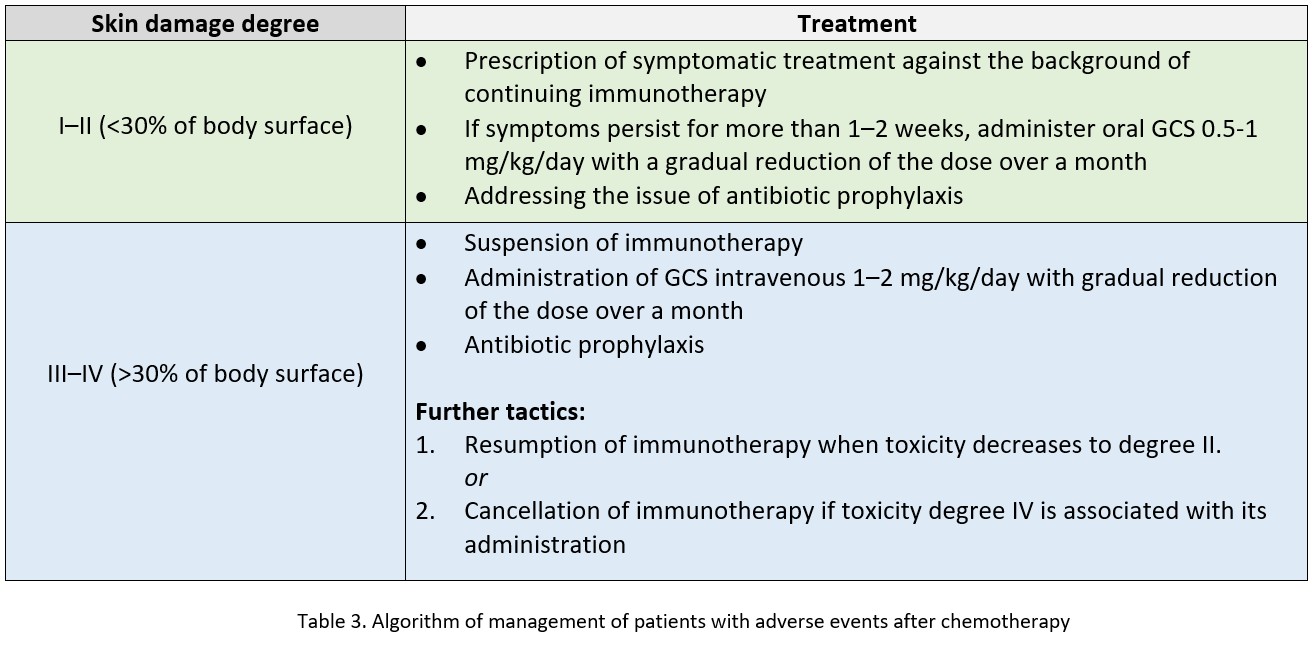
Fenomenele nedorite sunt exprimate diferit la fiecare pacient — distingem 4 grade de toxicitate cutanată. Dezvoltarea toxicității de gradul III și IV necesită întreruperea chimioterapiei și măsuri speciale de tratament (vezi Tabelul 2). Algoritmii pentru gestionarea acestor pacienți au fost dezvoltați de chimioterapeuți (vezi Tabelul 3).
Scopul principal al terapiei este vindecarea cancerului sau prelungirea semnificativă a vieții pacientului. De asemenea, este importantă îmbunătățirea calității vieții pacientului, ceea ce înseamnă că problemele de reabilitare a aspectului persoanei au o mare importanță socio-psihologică.
Îngrijirea pielii
Dacă este necesar, dermatologii sunt implicați în tratarea pacienților cu toxicitate cutanată severă și, în unele cazuri, resuscitatorii. Cu toate acestea, suferința pacienților va fi mult mai mică dacă se organizează îngrijirea cosmetică adecvată a pielii. Aceste măsuri le vor îmbunătăți calitatea vieții atât în timpul perioadei de tratament, cât și mai târziu.
Pașii îngrijirii zilnice a pielii pentru pacienții cu cancer sunt aceiași ca și pentru pielea sănătoasă. Cu toate acestea, există diferențe în ceea ce privește produsele utilizate.
Etapa 1. Curățare
Pentru curățarea tenului se folosesc șampoane pentru echilibrarea pH-ului, geluri de duș cu aditivi antiseptici, săpunuri sintetice cu pH de aproximativ 5, apă micelară, lapte cosmetic, diverse loțiuni de curățare etc. De la suprafața pielii, este necesar să spălați impuritățile externe – și, cel mai important, metaboliții substanțelor medicinale care sunt excretați cu transpirație și sebum. Cu toate acestea, având în vedere eșecul emergent al barierei epidermice, demachiantele ar trebui să fie blânde – fără detergenți sau cu agenți tensioactivi ușori, absorbanți de sebum sau extracte din plante cu acțiune purificatoare, exfoliantă și dezinfectantă. În plus, ar trebui să conțină agenți de hidratare precum elastina și colagenul, proteine cu greutate moleculară mare de origine animală.
Șampoanele și gelurile de duș ar trebui să fie ușor de clătit cu apă. Spălarea nu trebuie să fie agresivă: nu mai mult de două sau, dacă este necesar, de trei ori pe zi, în baie sau sub dușuri blânde (doar cu apă caldă, deoarece apa fierbinte provoacă mâncărime). Compozițiile cosmetice faciale de curățare (loțiuni, lapte sau cremă cosmetică, creme) nu trebuie să conțină solvenți agresivi și conservanți sintetici.
După spălare, uscați pielea cu prosoape moi și mișcări de tamponare. Nu frecați pielea și/sau folosiți un scrub – acest lucru provoacă mâncărime!
De asemenea, nu trebuie să tăiați cuticulele unghiilor și, în general, ar trebui să evitați orice microtraumă a pielii. Pentru îngrijirea picioarelor, exfolianții ușoare, cum ar fi exfolianții salini, sunt acceptați.
Etapa 2. Hidratant și hrănitor
În acest scop, se folosesc seruri cosmetice, geluri și creme care conțin ceramide, NMF, acid hialuronic, derivați de vitamina C, alfa și beta-hidroxiacizi, inhibitori de melanogeneză (acid kojic, arbutină, gabardină etc.), angioprotectori, dimetil etanol (DMAE) și altele.
Mai mulți agenți citostatici (în special doxorubicină lipozomală pegilată, PLD) sunt eliminați din organism prin glandele sudoripare. Expus la oxigen, PLD formează radicali liberi, care epuizează apărarea antioxidantă naturală a pielii. Metaboliții PLD și radicalii liberi se acumulează în stratul cornos al epidermei, provocând inflamarea palmelor și a tălpilor – pielea devine roșie și strălucitoare.
Există umflături și plâns marcate, crăpături și descuamări grosiere, durere, arsură și mâncărime. Prin urmare, formulările de îngrijire a pielii trebuie să aibă în mod necesar antioxidanți și componente antiinflamatoare. Astfel de produse cosmetice, împreună cu acțiunea lor principală, împiedică dezvoltarea pigmentării, deoarece se știe că kininele proinflamatorii sunt puternici stimulatori ai melanogenezei.
În ultimii ani au fost create sisteme de ambalare interesante pentru produsele cosmetice. Datorită caracteristicilor de design ale capacelor pentru cutiile de cremă, sterilitatea acestora este păstrată.
Acest lucru este important atât pentru a preveni contaminarea bacteriană și pentru a preveni infecția, cât și pentru a păstra proprietățile antioxidante ale produselor cosmetice.
Etapa 3. Apărare
Produsele cu acid hialuronic, gelurile de colagen, compozițiile cosmetice „apă-în-ulei” cu aditivi antiseptici, cremele fotoprotectoare, pastele, pudrele cu filtre chimice și fizice etc., sunt folosite pentru protejarea pielii. Pentru pacienții cu cancer, ar trebui să se acorde preferință produselor cosmetice care conțin filtre minerale (fizice).
După cum arată experiența personală, preparatele cu acid hialuronic, în special măștile placentare, sunt indispensabile pentru tratamentul consecințelor îndepărtate ale chimioterapiei și radioterapiei – atrofia pielii cicatrice, atrofodermie și pigmentare. Datorită glicozaminoglicanilor, pielea este hidratată, crescându-i turgul și elasticitatea – ca urmare, aspectul pielii este restabilit.
Sindromul mână-picior
Sindromul palmo-planar (HFS), numit și eritrodisestezie palmo-plantară, este o complicație gravă a chimioterapiei, care are ca rezultat activitatea fizică limitată și suferința severă pentru pacient. Dar, cel mai important, poate deveni o barieră în calea tratamentului ulterioar. Incidența acestei complicații variază de la 22-26% când este tratată cu doxorubicină până la 79% când este tratată cu sorafenib în asociere cu bevacizumab.
Răcirea locală a extremităților, restricția activității fizice și aplicarea pe piele a cremelor neutre cu lanolină, vaselină, uree sau acid lactic practic nu ajută. Mai mult, HFS de gradele III și IV ridică problema întreruperii chimioterapiei.
Pentru a rezolva această problemă, au fost create geluri care, atunci când sunt aplicate pe piele, formează o peliculă care servește drept barieră fizică. Pe lângă substantele filmogene, gelurile pot contine uleiuri si extracte de plante (unt de karité, ulei de borage, extract de flori de calendula, frunze de camelia chinensis etc.) si substanțe antioxidante.
Aplicarea unor astfel de pelicule de gel cu câteva zile înainte de chimioterapie poate crește semnificativ potențialul antioxidant al pielii și poate întări structurile de barieră – aceasta este o bună măsură preventivă împotriva dezvoltării HFS în timpul tratamentului.
Recomandări pentru tratarea reacțiilor dermatologice la bolnavii de cancer care primesc chimioterapie
În mod ideal, îngrijirea specială a pielii bolnavilor de cancer ar trebui să fie asigurată încă din primele zile de tratament.
Recomandări generale:
- răcirea locală a extremităților (băi reci, gheață, gel răcoritor);
- purtarea îmbrăcămintei și pantofilor confortabili și largi, lenjerie de corp din bumbac (șosete, mănuși);
- Excluderea tuturor tipurilor de activitate fizică (treburile casnice, sport, plimbări lungi);
- Protejați toată pielea expusă de lumina soarelui (în afara casei);
- hidratante si emoliente topice (creme pentru piele care conțin vaselina, lanolină, uree sau acid lactic etc.);
- administrarea de vitamina B6 (piridoxina), vitamina E.
Pentru sindromul mână-hrană:
- corticosteroizi locali si sistemici (pentru reducerea inflamației);
- analgezice eliberate fără prescripție medicală (antiinflamatoare nesteroidiene etc.);
- Regimurile/medicamentele care provoacă HFS necesită reducerea dozei (HFS de gradul II) și întreruperea terapiei (HFS de gradul III).
În faza de reabilitare timpurie, sarcina principală a specialistului în îngrijirea pielii este de a oferi îngrijire rațională a pielii pentru a preveni formarea cicatricilor postoperatorii aspre, selectarea metodelor adecvate de curățare a pielii, cu accent pe deodorante, metode eficiente de hidratare și protecție împotriva contaminării externe și radiațiilor UV, precum și refacerea microbiomului pielii. În etapele ulterioare, este necesar să se ajute pacientul să scape de pigmentare și modificări atrofice și să restabilească turgul pielii.
Este posibil să folosiți peelinguri chimice pentru a reabilita pielea după chimioterapie și radioterapie? Aceasta este o întrebare ambiguă și trebuie rezolvată individual.
Pe de o parte, este necesar să se cântărească indicațiile și eficacitatea așteptată a procedurii, pe de altă parte, pentru a evalua starea pacientului. Dacă decideți să efectuați procedura, cel mai important lucru este să oferiți îngrijire eficientă post-peeling, inclusiv agenți antiinflamatori, antioxidanti și hidratanți și fotoprotecție.
Astfel, reabilitarea pielii la pacienții cu cancer este o sarcină complexă care necesită o abordare atentă, dar este destul de rezolvabilă astăzi [5, 6].
Referințe utilizate în acest articol:
1. Bhardwaj M., Chiu MN, Pilkhwal Sah S. Toxicități cutanate adverse de către inhibitorii punctului de control imun PD-1/PD-L1: patogeneză, tratament și supraveghere. Cutan Ocul Toxicol. 2022; 41(1): 73-90.
2. Sibaud V., Lebœuf NR, Roche H., et al. Evenimente adverse dermatologice cu chimioterapie cu taxani. Eur J Dermatol. 2016; 26(5): 427-443.
3. Raschi E., Fusaroli M., La Placa M., et al. Toxicități cutanate cu inhibitori de kinaza 4/6 dependenți de ciclină în cancerul de sân: semnale de la analiza disproporționalității a sistemului de raportare a evenimentelor adverse FDA. Am J Clin Dermatol. 2022; 23(2): 247-255.
4. Strumia M., Perrin ML, Patras de Compaigno E., et al. Reacții adverse dermatologice ale medicamentelor anticanceroase: Date internaționale de farmacovigilență: VigiBase®. Terapie. 2022; 77(2): 219-227.
5. Girnita A., Bjerring P., Kauppi S., et al. Supliment articol individual: Algoritmul NECOM pentru îngrijirea pielii pentru pacienții cu cancer și supraviețuitori. J Drugs Dermatol. 2023; 22(1): 3595573-359557310.
6. Girnita A., Lorentzen H., Kauppi S., et al. SUPLIMENT ARTICOL INDIVIDUAL: Îngrijirea pielii pentru pacienții cu cancer din Scandinavia. J Drugs Dermatol. 2021;20(12): ss4-s14.